Questo non è un articolo per misofobici, altresì detti germofobici, sia chiaro. Smettete di leggere subito. Anzi, no. A pensarci, continuate, per favore. Non siate schizzinosi, c’è bisogno di voi.
I batteri sono ovunque. Se ne stanno appollaiati sui fili di lana intrecciati del maglione che ci copre da questo inverno alle porte, se la ridono tra le patatine e l’hamburger del sabato sera, giocano a palle di cotone tra lenzuola e cuscini, potremmo chiedere loro una ninna nanna. Sono fuori di noi, dentro di noi. Bocca, stomaco, intestino, pelle e via dicendo. E, c’è di più. In noi esistono più cellule batteriche che cellule umane, più geni microbici che geni antropici. Insomma siamo microbi, racconta Karl Klose dell’American Society for Microbiology in un TED Talk a Sant’Antonio.
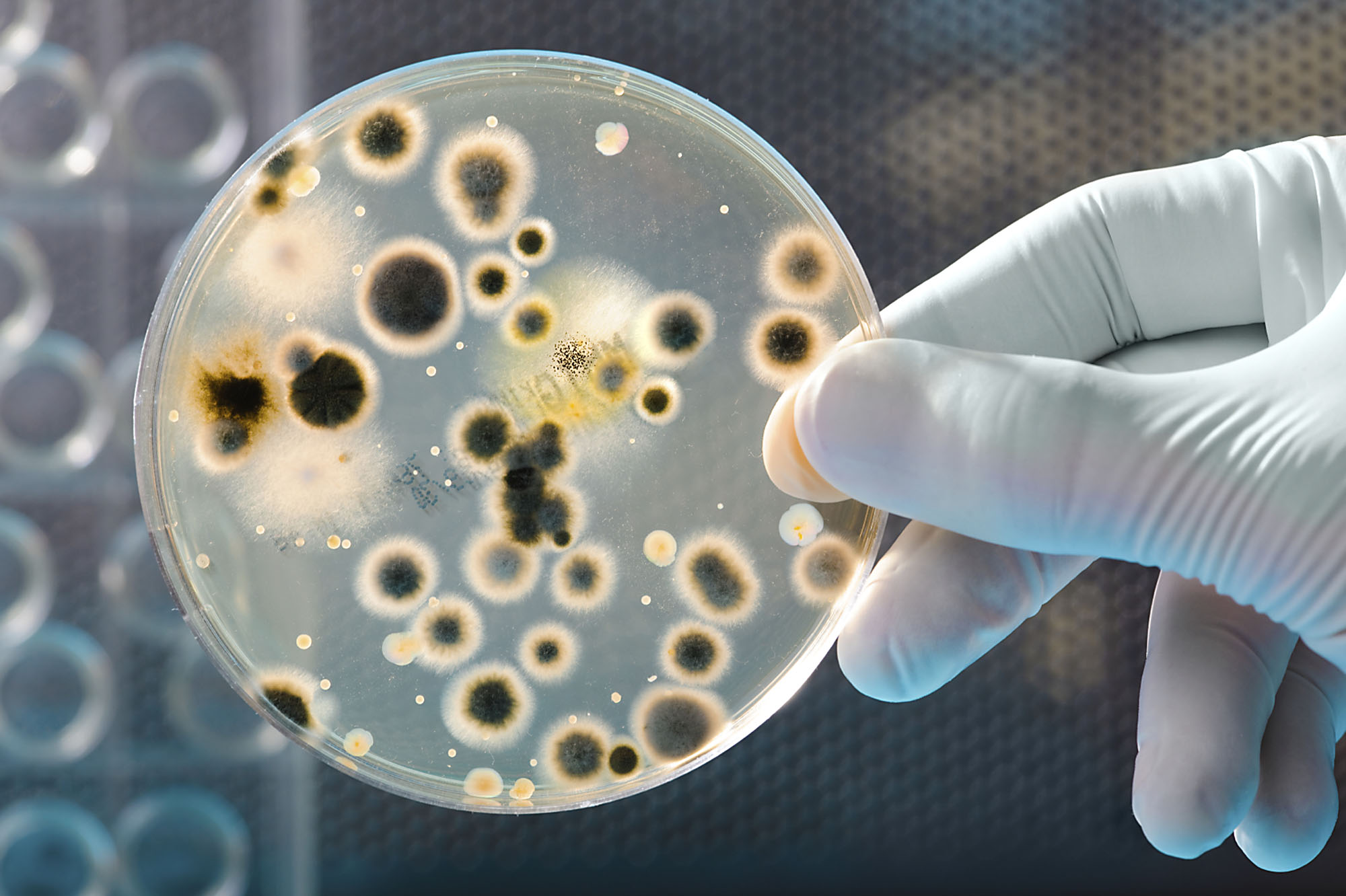
Tuttavia, il problema è un altro. Quelli di cui si è parlato sono i batteri sani, una sorta di personaggi Marvel, ognuno con le proprie caratteristiche. Se stanno dove stanno, un motivo c’è. Uno tra i tanti, evitare la proliferazione di altri batteri, quelli cattivi per capirci. Quando un microrganismo causa un’infezione, se si tratta di un batterio, un fungo o un protozoo la terapia farmacologia da mettere in atto è l’utilizzo di un antibiotico. Sempre? Dipende. I microrganismi, nel tempo, hanno sviluppato la capacità di resistere e rifuggire i meccanismi d’azione dei farmaci in commercio continuando così a replicarsi nel nostro organismo. Questo scenario si sta diffondendo sempre di più su scala globale e il fenomeno, descritto come antibiotico-resistenza, sta mettendo a dura prova l’efficacia di questi farmaci. Quindi no. Non sempre.
Gli scienziati lo chiamano Armageddon degli antibiotici. In sostanza, siamo in attesa del giudizio finale. Suona vagamente catastrofico, ma una serie di considerazioni è d’obbligo. Lo scozzese Alexander Fleming nel 1943 scopre la penicillina grazie alle osservazioni fatte su una capsula Petri contenente la muffa di penicillum notatum. Il seguito è noto, benvenuta era dell’antibiotico. Tuttavia, pochi anni dopo – siamo nel 1945 – lo stesso medico e ricercatore ammonisce: «La persona sconsiderata che gioca con il trattamento antibiotico è moralmente responsabile della morte di un uomo per l’infezione di un microrganismo resistente alla stessa penicillina». Benissimo, eravamo stati avvisati sessant’anni fa. E adesso?

Non è unicamente una questione di epidemie o pandemie, anche se siamo di fronte a un potenziale di 10 milioni di morti all’anno nel 2050 a causa di infezioni che non siamo in grado di curare, contro le 700.000 annue stimate al tempo attuale. Il fatto è che alcuni studi sui topi hanno evidenziato una correlazione tra l’abuso di antibiotici e l’insorgenza di alcune patologie come il diabete giovanile, l’obesità, l’asma, la celiachia. Insomma, i big della nostra epoca. Le ipotesi alla base di questi risultati vedono l’uso inappropriato di antibiotici rendere meno efficace il sistema immunitario o determinare un sovvertimento dei patogeni Marvel (quelli buoni) – di cui si è discusso sopra – a favore di quelli che sono in grado di creare un danno all’organismo.
Il dito, come spesso accade, non si può puntare su un’unica causa. Chi lo fa sbaglia, come succede per esempio in Gran Bretagna dove la campagna voluta dall’Agenzia Governativa Public Health England si è incentrata sullo shame on you rivolto ai pazienti, accusati di essere la ratio di un abuso farmacologico che ci sta conducendo in un mondo in cui gli antibiotici che abbiamo a disposizione non riescono più a controllare la moltiplicazione di determinati tipi di batteri. L’opinione di Hannah Flynn, giornalista scientifica per il The Guardian, sottolinea una realtà molto più complessa. Non sono i pazienti il vero problema, è il ruolo dei professionisti della salute in termini di prevenzione a essere essenziale. La British Medical Association, e non è la sola, individua una delle possibili soluzioni da mettere in atto: parlare di più con i pazienti e cercare di capire se l’uso di antibiotico sia effettivamente necessario. Spesso succede che un’infezione virale possa mimare i sintomi di una batterica e viceversa, e si sa, usare gli antibiotici sui virus è come regalare uno shampoo volumizzante a un amico pelato.

Martin J. Blaser, autore di “Che fine hanno fatto i nostri microbi?” e direttore dello Human Microbiome Project alla New York University, rincara la dose. Non solo pazienti apprensivi, medici distratti o oberati dal lavoro, strategie governative vacillanti e un’estrema urgenza di fondi per la ricerca. Il problema dell’antibiotico-resistenza tocca da vicino anche il mondo dell’agricoltura e degli allevamenti. L’80% degli antibiotici venduti negli Stati Uniti non è connessa a un uso terapeutico, serve piuttosto ad arricchire il pasto degli animali. Gioia smisurata per le case farmaceutiche, che già negli anni ’40 avevano scoperto che basse dosi di antibiotici aumentavano massa muscolare e peso degli animali. Nel 2006, la Commissione Europea vietò la pratica di somministrare questi farmaci nei mangimi per promuovere la crescita animale, mentre negli Usa ancora tutto tace. Diversa è la legislazione europea per uso terapeutico e, a guardare il nostro orticello, l’Italia si classifica al terzo posto UE per utilizzo di antibiotici sugli animali da allevamento.

Negli anni Ottanta, l’Organizzazione Mondiale della Sanità lanciò il primo sistema di tracking a tema resistenza antibiotica, e lo scorso maggio, assieme ad altre importanti Agenzie Intergovernative ha raccolto i primi dati relativi a un questionario aperto rivolto ai Paesi e teso a individuare i piani nazionali di contrasto all’Amr, Anti Microbial Resistance. Che, a dirla tutta riguarda anche lo sviluppo di resistenze ai farmaci antivirali, ma non complichiamo troppo la faccenda. Insomma, le sovrastrutture che ci governano stanno prendendo la questione sempre più seriamente. Il G7 Salute, riunitosi a Milano nel mese di novembre, ha portato alla sigla di una dichiarazione congiunta di impegno. Per chi avesse voglia di leggere i vari punti, tempo stimato 7 minuti. Certo, a vederla così sembra un po’ fumosa. Vedremo.
Nel frattempo? Noi, esseri umani che non abitiamo le camere governative, che non mettiamo il camice la mattina dopo il caffè più cornetto, noi che magari per un raffreddore molto intenso iniziamo a pensare a quell’unico antibiotico dal nome pronunciabile, ripetendolo a mente come fosse un mantra indiano, fermiamoci un secondo. Informiamoci. E magari chiediamoli noi, quei 10 minuti in più, al nostro medico.